AECがもたらすASEANヘルスケア産業の未来:飛躍(3/6 ページ)
AECは、EUがもたらしたような単一経済圏の誕生を意味するのか、それとも同床異夢の加入国の意向が折り合わず、これまでと変わらない事業環境が続くのか。ヘルスケア産業にもたらすであろう変化と、そこで生まれる事業機会とは?
1―3.「Out-of-pocket」マーケット
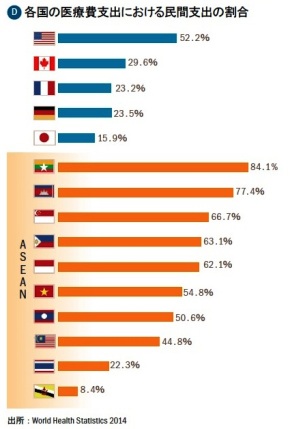
都市型の医療モデルを支えているのが民間病院グループなら、民間病院グループを支えているのが「自己負担」で治療を受ける患者の存在である。ASEANヘルスケアの特質の3つ目として挙げられるのは、医療費に占める民間支出の高さと、(民間医療保険市場の未成熟に起因する) 患者の自己負担比率の高さである。 図Dに、各国の医療費支出における民間支出の割合を図示する。主要国と比較して、ASEAN各国の民間支出比率が突出して高いことが見て取れるのではないだろうか。もちろんその背景には、経済が発展途上にあり公的負担が限られていることもある。しかし、今後公的支出が増えたとしても、民間支出はそれ以上のペースで増え続け、ASEANの医療支出の主役であり続けるだろう。
2014 年の拙稿「国民皆保険へと動き出したインドネシアヘルスケア産業の魅力と落とし穴」(飛躍3号) でも紹介したが、今後、ASEANの医療は、「社会保障としての公的支出、よりよい医療サービスを求める患者のための民間支出」という棲み分けがますます鮮明になっていくと考えている。既にASEANの医療優等生に属するタイを例にとっても、この傾向は顕著だ。
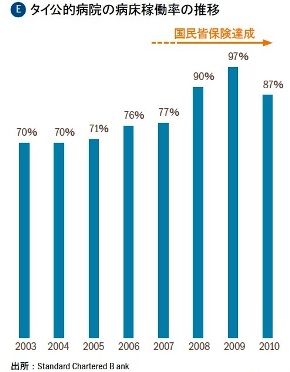
図Eは、タイの公的病院の病床稼働率の推移である。2001年に国民皆保険を導入したタイは、2007年頃までにほぼ100%の医療保険加入率を達成している。国民の75%が加入している皆保険加入者が保険償還を受けられる病院のほとんどは公的病院である。そのため、保険加入者の増加によって、公的病院の病床稼働率は2008年以降ほぼ「フル稼働」状態で、多くの「空きベッド待ち」が生じている。ようは、国は「底上げ」で精一杯なのだ。
経済的に余裕のある患者は、公的病院の長い行列と待ち時間を嫌い、自己負担を払ってでも民間病院を選ぶようになる。経済成長に伴い、自己負担を払ってでも民間病院を選ぶ患者が増えるため、2001年には15%に過ぎなかったタイの民間支出は、2013年時点で倍の30%に達している。同様の現象は、まさに国民皆保険にむけて動き出しているインドネシアでも起こるだろうし、ベトナム、カンボジア、ミャンマーなどで進むだろう。結果として、ASEANではこれまで以上に民間支出の割合が増える可能性が高い。
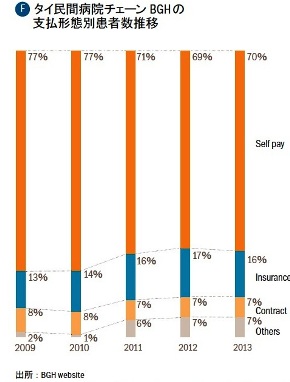
「民間支出」のなかでも「自己負担比率」が高い、ということもASEANの特徴ではないだろうか。タイを代表する民間病院チェーンであるBGHの患者構成を図Fでご覧頂きたい。徐々に減少傾向にあるものの、2013 年でも多くの患者が"Self Pay"であることが見て取れる(注:BGHの"Self Pay"は、一旦自身で支払った上で、後から保険会社に請求する患者を含むため、必ずしも7割全てが「自己負担」というわけではない)。民間医療保険会社はASEANを重点地域として開拓を進めているため、中長期的には自己負担比率は下がっていくと思われるが、当面は中間層の拡大による「自己負担」が民間医療支出を支える構造が続く、ということも頭に留めておいて頂きたい。
Copyright (c) Roland Berger. All rights reserved.